¿Recomendación de activos o «prescripción social?
Esto es lo que comentamos desde la Guía de recomendación de activos elaborada desde el Observatorio de Salud en Asturias.

What is social prescribing? Articulo publicado por el King´s Fund el 02 de febrero del 2017
Probablemente la «prescripción social» no es nada nuevo. Recomendar a una persona que acude a la consulta recursos no sanitarios que existen en la comunidad es todo un clásico y es algo totalmente incorporado en cualquier buena práctica de abordaje biopsicosocial. Obviamente que sea todo un clásico no quiere decir que siempre se haga.
En un artículo hace 10 años, Turabián y Pérez Franco, resumían algunos de los instrumentos del modelo biopsicosocial en consulta (ver tabla) y referían algunos íntimamente ligados a la teoría salutogénica y al modelo de activos: el capital relacional (¿cuáles son tus personas de apoyo o referencia para algo?), el inventario de recursos comunitarios, inventario de pacientes-recursos…

En el pequeño texto publicado por el King´s Fund se revisan algunos conceptos claves sobre lo que es la prescripción social y sobre si funciona o no.
«La prescripción social, a veces denominada derivación a la comunidad, es una herramienta que permite a la medicina de familia, enfermería y otros profesionales de atención primaria remitir a las personas a una serie de recursos locales no clínicos.
Teniendo en cuenta que la salud de las personas está determinada principalmente por una serie de factores sociales, económicos y ambientales, la prescripción social busca abordar las necesidades de las personas de una manera holística. También tiene como objetivo apoyar a los individuos a tomar un mayor control de su propia salud.
Los métodos de prescripción social pueden implicar una variedad de actividades que normalmente son proporcionadas por organizaciones voluntarias y del sector comunitario. Algunos ejemplos serían voluntariado, actividades artísticas, aprendizaje grupal, jardinería, redes de amistad, cocina, consejos para comer saludablemente y una variedad de deportes…»
¿Funciona la «prescripción social»? En un original presentado por Jordina Capella, Fleur Braddick et al en la Revista Comunidad señalaban lo siguiente:
«La Prescripción Social, además de ampliar los recursos terapéuticos disponibles en Atención Primaria, ha demostrado ser útil para ayudar a pacientes con factores de riesgo psicosocial, sobre todo a aquellos que no requieren o no quieren participar en los tratamientos farmacéuticos o en psicoterapia, y ayudarles a adquirir hábitos saludables, llevar una vida más activa y mejorar sus relaciones y el soporte social. En otros estudios sobre Prescripción Social se ha demostrado su potencial para mejorar el estado de ánimo, la calidad de vida y disminuir los síntomas de los pacientes con depresión o ansiedad moderada o leve, de las personas con problemas de salud mental crónicos o persistentes y de los hiperfrecuentadores (más de 12 visitas por año) de la Atención Primaria. Además se ha observado aumento de autoestima, autoeficacia y mejora de la confianza y el estado de ánimo«.
El citado texto del King´s Fund destaca estos mismos beneficios en términos de mejorar calidad de vida, mejora del bienestar, autopercepción de salud y disminución de ansiedad, así como algo muy interesante en relación con la utilización de recursos sanitarios:
«Social prescribing schemes may also lead to a reduction in the use of NHS services. A study of a scheme in Rotherham (a liaison service helping patients access support from more than 20 voluntary and community sector organisations), showed that for more than 8 in 10 patients referred to the scheme who were followed up three to four months later, there were reductions in NHS use in terms of accident and emergency (A&E) attendance, outpatient appointments and inpatient admissions. The Bristol study also showed reductions in general practice attendance rates for most people who had received the social prescription»
Esta evaluación sobre disminución en el consumo de recursos sanitarios y valorar si se produce una disminución del consumo de fármacos innecesarios y resultados en términos de seguridad de paciente es muy interesante. Un tema evidente es la complejidad de la evaluación de una intervención compleja (como muchas de salud comunitaria) con aproximaciones que habrán de incorporar miradas cualitativas (obvio). Sea como sea hay un auge importante en UK sobre el social prescribing y la generación de redes de trabajo que trabajan con esta orientación.
En Asturias, desde la Dirección General de Salud Pública y el Observatorio de Salud, se comenzó a trabajar en el 2014 , en colaboración con la Fundación Asturiana de Concejos, conectando el mapa de actividades comunitarias y activos (que se había desarrollado desde el 2008) con los sistemas de información de Atención Primaria. Además de esta vía, se potenció el acceso a este mapa de recursos a través de web, dispositivos móviles y a través de la formación/difusión en el territorio a diferentes agentes locales de salud con un trabajo extraordinario por parte de muchos espacios de participación ciudadana en salud.
Este mapa, que tiene su origen en la red de actividades comunitarias del PACAP, se ha socializado a partir del desarrollo de la Alianza de Salud Comunitaria, permitiendo que otras comunidades autónomas puedan trabajar con el mismo modelo y la misma base de datos. Cataluña, por ejemplo, ha comenzado a utilizar el mismo modelo de mapa de activos que Asturias y actualmente dispone de una base de datos y abre el camino a otras departamentos de salud pública e instituciones que trabajarán con este modelo (Andalucía, País Vasco…).
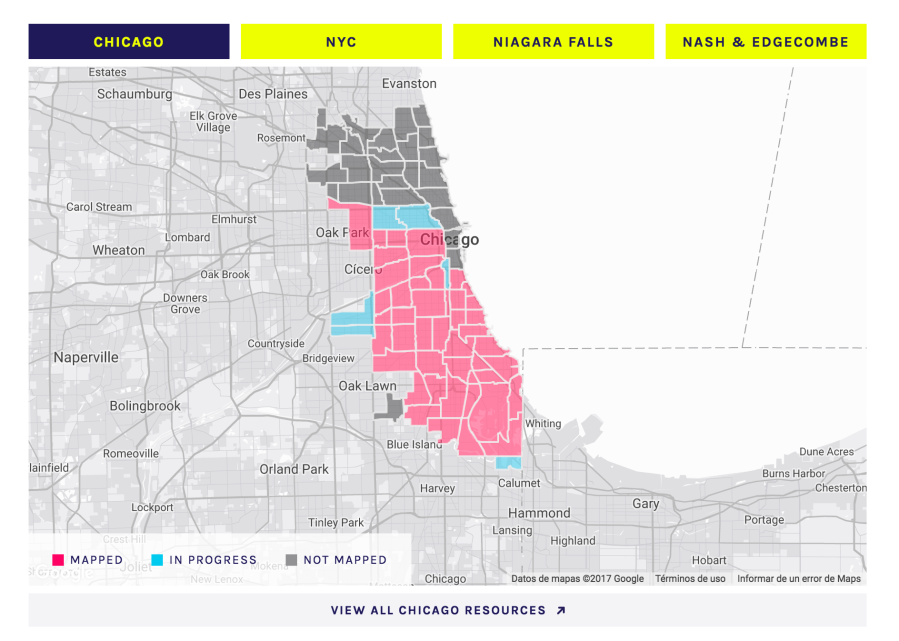
Pero necesitamos más apoyo político y más recursos. Aunque nuestros progresos en este sentido, en «la comunitaria» en general, han sido positivos en los últimos años se requiere ordenar recursos y una apuesta política y estratégica convincente por este modelo (que para algunos recalcitrantes de la gestión sanitaria o de la salud pública viejuna sigue siendo como oír cantar en tagalo). Health Affairs publicaba hace unas semanas – en un monográfico sobre Culture of Health que no tiene desperdicio- un artículo de evaluación sobre prescripción social en Chicago que hace exactamente lo mismo que estamos tratando de hacer aquí, pero a lo grande: conectar la clínica con la comunidad. Ellos trabajan con mapas de activos vinculados a un proyecto nacional llamado MAPSCorps, que se está desarrollando en Chicago, NYC, Niagara Falls y Nash & Edgecombe.
MAPSCorps surge de alianzas entre el ámbito comunitario e investigadorxs de Chicago. Lo que se plantea es el trabajo de elaboración de mapa de activos para poder conectarlos con acción comunitaria y establecer proyectos de mejora de la salud urbana. Chicago, por ejemplo en las imágenes de abajo, aparece con territorios mapeados y con una categorización que quizás podríamos replantearnos para nuestro mapa de activos de la Alianza de Salud Comunitaria o para proyectos de ámbito urbano como el mapeo de activos que se está desarrollando en la ciudad de Alicante.

Algunos de los retos para una buena práctica de la prescripción social/recomendación de activos podrían ser los siguientes (y que no son nada novedosos tampoco):
– El marco para la recomendación de activos es el abordaje biopsicosocial donde la «prescripción social» tiene tanta importancia, pero ni más ni menos importancia, que el resto de instrumentos descritos por Turabián y Pérez Franco. Por ello lo importante no es formar en prescripción social sino seguir formando en abordaje biopsicosocial.
– De todas formas hay un elemento clave que el asunto de la prescripción social sí puede revitalizar: la incorporación de cierta mirada de determinantes de la salud y de equidad en la práctica cotidiana de la atención primaria.
– En este abordaje biopsicosocial hay que tener en cuenta la valoración de situaciones complejas donde el abordaje hay de ir más allá que la simple recomendación de un recurso. En estos casos con contextos personales, familiares y sociales complejos es fundamental tener en cuenta que el equipo de atención primaria existe por algo y que dentro del equipo existen profesionales – trabajo social sanitario– con muy buenas competencias para ello.
– La «prescripción social» es una buena forma para entender la orientación comunitaria que se puede hacer en la práctica clínica, pero para que el impacto sea algo más que individual y consigamos tener un impacto poblacional es preciso también replantearse cuál es la orientación comunitaria de nuestro centro en los niveles 2 (educación para la salud orientada a los determinantes) y el nivel 3 (enlace de nuestro centro de salud con las actuaciones comunitarias de la zona). Es decir, de la misma forma que el consejo individual de modificación de consulta tiene un controvertido impacto en términos poblacionales, quizás la recomendación individual de prescripción podría tener limitado impacto poblacional. Por eso la importancia de reforzar la acción comunitaria en otras acciones fuera del centro sanitario y , ojo, por otros recursos no sanitarios de la comunidad y donde los profesionales sanitarios acompañen (tenemos buenas experiencias que están trabajando con esta orientación en Asturias o en Madrid, y en este texto en los anexos se presentan varias más).
– Cuidado con pasarnos de vueltas. El verdadero fortalecimiento (empoderamiento) de la comunidad pasa porque los mapas de activos y recursos de la comunidad sean dinamizados por estructuras no sanitarias. Es decir, sin lugar a dudas es mucho mejor que la ciudadanía conozca los activos de su comunidad porque los visibilizan asociaciones, ayuntamientos, redes ciudadanas... El papel de prescripción/recomendación de los profesionales sanitarios puede ser potenciar este conocimiento pero nunca, nunca, nunca, debería sustituirlo. Probablemente, si tenemos que empezar con esta orientación en algunas zonas, es más importante reforzar esta práctica desde fuera del centro que dentro del centro.
Cuidado no pasarnos de vueltas, sí. Imaginemos una consulta distópica en el futuro donde el abordaje a personas con enfermedad crónica compleja -según los criterios de la Kaicher Pitchwork Society- pase porque nuestros pacientes una vez estratificados según el HYT-qool scale , sean derivados a un profesional especialmente formado en nuestros centros que sea el Community Referral Manager que además de ver en qué parte de la pirámide de Kaicher estás pueda aconsejar al paciente un grupo de montaña que monta la asociación de vecinos del barrio desde hace cuarenta años, y todo esto se evaluará mediante un sistema específico monitorizado para incluirlo en el panel de control de indicadores del contrato programa de blablabla.. Cuidado con no pasarnos de vuelta, ya tenemos experiencias de grandes onanismos mentales que nos han hecho perder el norte y el tiempo y nos hemos olvidado que lo más sencillo suele ser lo que funciona siempre mejor.
– El proceso para poner en marcha la «prescripción social» es complejo: no se trata sólo tener un widget tecnológico en tu historia clínica electrónica y un icono que te lleve a una base de datos. Necesita un proceso para la identificación de activos dentro un proceso participativo con la comunidad, depende de la actualización correcta de ese inventario de activos y de su pertinencia y calidad para poder incluirlo, requiere la herramienta tecnológica y que esta corra bien y que sea tan fácil mirar los recursos como es de fácil llegar a prescribir el último-fármaco-de-moda-que-todo-lo-vale, depende también de tener profesionales para trabajar con los equipos y explicar todo este proceso y depende de las condiciones de trabajo de primaria y de esa formación en abordaje biopsicosocial para integrar la prescripción en un encuentro complejo en situaciones reales (saludar, dar la mano, mirar a los ojos, preguntar, escuchar, entender contextos y biografías, saber auscultar, ir haciendo diagnósticos diferenciales, revisar expectativas, tocar bien esa espalda, interpretar pruebas e interpretar geografías, resumir, preguntar, escuchar de nuevo, manejar la compasión, casar piezas, comentar posibilidades terapéuticas, recomendar activos y recursos, preguntar, explorar expectativas, escuchar, escuchar, dejar la puerta abierta, despedir…)
– Tener el cuenta el protagonismo de la enfermería familiar y comunitaria y el protagonismo del trabajo social sanitario (No lo llames Atención Primaria cuando realmente lo que estás diciendo es Medicina). La situación de estos colectivos y su papel es clave. Si los principales problemas son sociales, las principales soluciones deben ser sociales ¿cierto? Además de cómo trabajar el abordaje biopsicosocial desde la práctica cotidiana de profesionales de medicina, enfermería, salud oral, fisioterapia…es fundamental poner de relieve el valor y el papel del trabajo social. Y por supuesto de todos los agentes que, desde fuera del centro de salud, generan bienestar en la comunidad.
Acceso a las guías de recomendación de activos del Observatorio de Salud en Asturias.
[…] ¿Qué es eso de la prescripción social? ¿funciona? […]
Me gustaLe gusta a 1 persona
[…] Salud Comunitaria: ¿Qué es eso de la prescripción social? ¿Funciona? Entrada de blog de Rafa Cofiño parlant de la seva visió de la prescripció […]
Me gustaMe gusta
[…] que hemos comentado en el primer párrafo. para acabar, sobre prescripción social, podéis leer este post de Rafa Cofiño, esta breve publicación de King’s Fund, este artículo del BJGP, el […]
Me gustaMe gusta
[…] supuesto síndrome estandarizado en los manuales al uso, por lo que se podrían beneficiar más de prescripciones sociales que del recurso burocrático a la farmacopea. ¿Control […]
Me gustaMe gusta
[…] entre sus propuestas la prescripción social que se formula desde perspectivas de salud pública, a partir de la evidencia de que muchos […]
Me gustaMe gusta
[…] Salud Comunitaria: ¿Qué es eso de la prescripción social? ¿Funciona? Entrada de blog de Rafa Cofiño parlant de la seva visió de la prescripció […]
Me gustaMe gusta